No pocos investigadores de renombre han advertido del papel importante que el síndrome del intestino permeable juega en el origen y desarrollo de numerosas enfermedades, tanto agudas como crónicas. Y llevan haciéndolo desde hace décadas.
Medicinas tradicionales, como la Ayurveda, han alertado desde hace milenios de que una de las principales causas de la enfermedad radica en un intestino enfermo.
También se le conoce como síndrome del intestino agujereado (leaky gut syndrom) o de hiperpermeabilidad intestinal y afecta principalmente al intestino delgado. Se trata de una patología mucho más frecuente de lo que se cree. No obstante, y pese a que se acumula la evidencia científica sobre la importancia de mantener una barrera intestinal íntegra, es un problema de salud poco reconocido y sobre el que aún existe muy escasa conciencia médica.
BREVE REPASO DE ANATOMÍA Y FISIOLOGÍA
El intestino delgado es la porción del tracto digestivo que se encuentra entre el estómago y el intestino grueso. A grandes trazos, constituye una barrera entre el interior del organismo y los agentes nocivos del exterior.
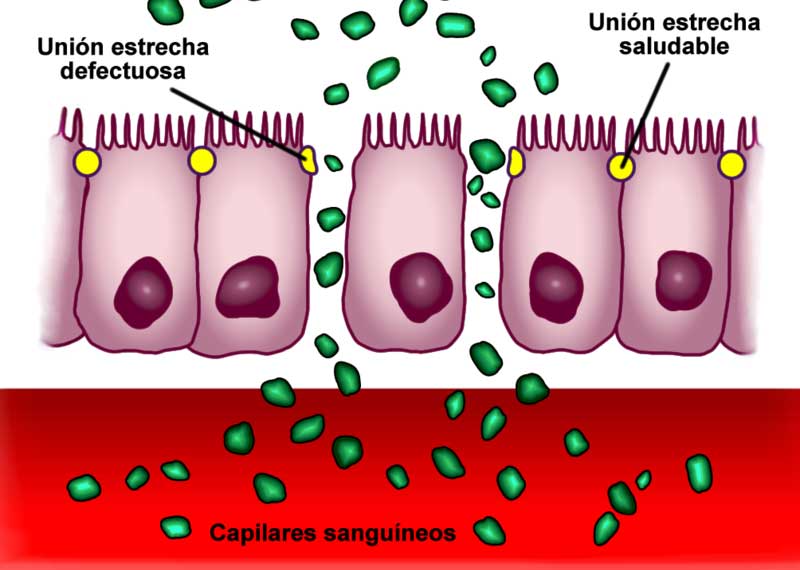
La mucosa intestinal, que es la parte de la pared intestinal que nos interesa, está formada por una sola capa de células (epitelio), en su mayoría enterocitos. Estas células están dispuestas unas al lado de otras y conectadas entre sí por una estructura denominada unión estrecha. Bañando o cubriendo al epitelio existe un manto de moco, que lo protege de agentes agresores.
Las funciones del intestino delgado son participar en la digestión de los alimentos y absorber las sustancias una vez digeridas.
La digestión comienza, en realidad, en la boca y finaliza en el intestino delgado. Consiste en la degradación de las grandes moléculas de los alimentos (hidratos, grasas y proteínas) en moléculas más básicas (aminoácidos, cuerpos grasos simples y azúcares simples). Estos componentes más pequeños de los alimentos son absorbidos, atravesando la barrera intestinal y llegando a la circulación general (interior del organismo).
La absorción se realiza por dos rutas. A través de los enterocitos (vía transcelular) y entre los enterocitos, al atravesar la unión estrecha (vía paracelular). Esta última es controlada por un regulador fisiológico conocido como zonulina, al que haremos referencia más adelante.
Por último, es preciso recordar que en el intestino residen miles de millones de bacterias, de alrededor de 500 especies diferentes. Se les conoce como flora intestinal o microbiota. Si esta población bacteriana se encuentra en estado fisiológico y saludable, ejerce grandes beneficios para el huésped humano. Léase nuestra saga sobre el microbioma.
LAS UNIONES ESTRECHAS
A nuestro parecer, las uniones estrechas que conectan los enterocitos merecen especial atención.
Si la barrera intestinal tiene un talón de Aquiles, ese es la unión estrecha. La capa de enterocitos es sólida y se renueva cada poco tiempo (días). Difícilmente las macromoléculas extrañas pueden atravesar por esa vía (transcelular). Sin embargo, la unión estrecha es frágil.
Las uniones estrechas son influenciadas por la alimentación, los desequilibrios en la flora intestinal, los procesos inflamatorios y el estrés crónico. Por ejemplo, se sabe que las bacterias patógenas y la gliadina (proteína del gluten) inducen la secreción de zonulina y, como resultado, las uniones estrechas se separan. Pero nos estamos adelantado. Sigamos.
QUÉ ES EL SÍNDROME DEL INTESTINO PERMEABLE
Hemos hecho referencia a la pared intestinal como una barrera que impide el acceso al interior del organismo de agentes potencialmente peligrosos. Pues bien, en muchas personas esta barrera realiza mal su labor y permite el paso en exceso de moléculas potencialmente nocivas. La pérdida de la integridad de la pared intestinal y el acceso indeseado de moléculas a la circulación general ocasiona un cortejo de signos y síntomas. Esto es ni más ni menos, y de modo muy resumido, el síndrome del intestino permeable.
En personas sanas, la barrera intestinal es atravesada exclusivamente por nutrientes (aminoácidos, vitaminas, etc), iones y agua. Bueno, esto no es del todo cierto. Se sabe que, aun estando sanos, la barrera no es perfecta y algunas moléculas dañinas la franquean. No obstante, con frecuencia la pared intestinal se altera, principalmente las uniones estrechas. Estas se dilatan o se distienden, lo que trae consigo un paso incrementado al torrente sanguíneo de toda suerte de sustancias –solutos, moléculas tóxicas, infecciosas, mediadores inflamatorios, alimentos mal digeridos, restos bacterianos…-. Pero aún hay más. En ocasiones, la barrera intestinal dañada puede ser sorteada por microorganismos (bacterias, hongos,…).
Cuando el sistema inmunológico detecta las sustancias y/o microorganismos en el interior del organismo, los considera intrusos, como antígenos potencialmente perjudiciales. En este momento se desencadena una reacción inmune que induce no sólo un proceso inflamatorio local, que afecta directamente al intestino, sino sistémico, que tiene lugar en órganos y tejidos diferentes. He aquí la relación entre la permeabilidad intestinal aumentada y la inflamación crónica de bajo grado, de la que escribimos ampliamente hace unas semanas. Se sabe que la alteración de la permeabilidad intestinal puede afianzar y consolidar la inflamación sistémica y crónica de bajo grado.
CAUSAS DEL SÍNDROME DEL INTESTINO PERMEABLE
El síndrome de hiperpermeabilidad intestinal tiene un origen complejo y multifactorial. Múltiples factores, algunos relacionados entre sí, se encuentran involucrados de forma compleja. Esto no quiere decir que todos estén presentes en cada persona afectada.
BACTERIAS
El tracto intestinal se encuentra colonizado por miles de millones de bacterias que, junto a otros microorganismos, forman un complejo ecosistema denominado flora intestinal o microbiota. Cuando su composición es adecuada, tanto cuantitativa (número de microorganismos) como cualitativa (diversidad microbiana), nos ofrece enormes beneficios. Cabe destacar su papel crítico en el mantenimiento de la barrera intestinal.
En ocasiones, con más frecuencia de la que creemos, se produce un desequilibrio del ecosistema microbiano intestinal. Es decir, una disbiosis, que cuando ocurre en el intestino delgado, y afecta a las bacterias, se denomina Sobrecrecimiento Bacteriano (SIBO). En esta situación, la composición de la microbiota se altera, la diversidad bacteriana se desequilibra al multiplicarse en exceso ciertas bacterias potencialmente dañinas. Éstas pueden adherirse a las células de la mucosa, liberar toxinas y desencadenar procesos inflamatorios. De hecho, la disbiosis se caracteriza por la presencia en sangre de marcadores inflamatorios, que causan daño no sólo en la mucosa intestinal, sino también en otros órganos como el hígado, riñones, corazón, pulmones y cerebro. Léase inflamación crónica de bajo grado.
Muchas bacterias patógenas aumentan la secreción de zonulina y, por tanto, inducen la apertura de las uniones estrechas. Además, la liberación de citocinas proinflamatorias, en respuesta a la agresión bacteriana, también altera el funcionamiento de dichas uniones.
Ni que decir tiene que las infecciones bacterianas del intestino inducen inflamación y perturban la barrera intestinal.
CÁNDIDAS
En ciertas condiciones (una depresión del sistema inmune o el tratamiento con antibióticos, por ejemplo), se produce un crecimiento excesivo de las poblaciones de cándidas de la microbiota. Estas se adhieren a la pared intestinal, la dañan y aumentan su permeabilidad, pudiendo dar lugar al síndrome de candidiasis crónica.
Por otra parte, la inflamación que acompaña a la hiperpermeabilidad aumenta la posibilidad de colonización intestinal por Cándida albicans. Se sabe que la colonización por cándida perpetúa la inflamación y reduce la curación de lesiones inflamatorias. Por tanto, la candidiasis se encuentra involucrada tanto en el origen como en la evolución del proceso.
MEDICAMENTOS
Fármacos como los antiinflamatorios no esteroideos (AINE), los salicilatos (aspirina) y los corticoides ocasionan efectos nocivos sobre la mucosa intestinal. Por un lado, inducen inflamación y, por otro lado, dilatan la unión estrecha, separando los enterocitos.
Los antibióticos no sólo eliminan las bacterias patógenas, sino las beneficiosas que conviven en nuestro intestino. De ahí que el uso de estos medicamentos altere el equilibrio de la microbiota, con las consecuencias citadas en los epígrafes anteriores.
ESTRÉS PSICOLÓGICO
Nadie discute que el estrés psicológico afecta a la función gastrointestinal. Cualquier persona, independientemente de su formación, conoce este hecho ¿Cuántos hemos sufrido diarrea antes de un examen?
Pues bien, distintos estudios han demostrado la asociación existente entre el estrés y el aumento de la permeabilidad intestinal. La activación del eje hipotálamo-hipofisis-adrenal, que es la respuesta fisiológica y natural al estrés, produce un aumento de la permeabilidad intestinal. Esta alteración, beneficiosa a corto plazo, es sumamente perjudicial a largo plazo, como estamos viendo.
En caso de estrés crónico tiene lugar una alteración crónica de las uniones estrechas del epitelio intestinal y la alteración perenne de la permeabilidad.
Por otra parte, el estrés crónico se asocia con disbiosis. Ya saben que la microbiota fisiológica es crucial en el mantenimiento de la barrera intestinal.
DIETA Y ALIMENTACIÓN
La composición de la dieta influye en la salud de la barrera intestinal. Por ejemplo, las dietas ricas en grasa e hidratos de carbono se asocian con mayor permeabilidad intestinal. Aunque, al mismo tiempo, se ha demostrado que aumentar la ingesta de fibra y frutas puede reducir los aumentos asociados con las dietas anteriores.
Otros estudios concluyen que las dietas consistentes en comida rápida y alimentos procesados se vinculan con una mayor permeabilidad intestinal.
EL GLUTEN
El gluten es un conjunto de proteínas presente en algunos cereales, como el trigo, la cebada, el centeno, cuscús, bulgur, avena, kamut, espelta, etc. A pesar de su bajo valor nutricional, la industria alimentaria lo usa indiscriminadamente por sus propiedades espesantes, tanto en la producción de alimentos procesados, como en la comida rápida y aditivos. Por ello, su consumo se ha disparado en la dieta occidental.
Se ha demostrado que el gluten, concretamente una de sus proteínas, la gliadina, incrementa la secreción de zonulina. Como hemos mencionado, la zonulina dilata las uniones estrechas y permite el acceso al torrente sanguíneo de macromoléculas potencialmente tóxicas. Es decir, el gluten origina una permeabilidad intestinal aumentada.
El efecto de la gliadina sobre la mucosa intestinal es exagerado en los enfermos celíacos e importante en pacientes intolerantes al gluten. Sin embargo, también ocurre en personas sanas, aunque en un grado mucho menor. Si bien es un efecto temporal y la permeabilidad intestinal aumentada se revierte en cuestión de horas, la exposición continua al gluten podría ser perjudicial para cualquier persona.
Cada vez son más los estudios que relacionan el consumo de cereales con gluten y numerosas enfermedades. Pero “…esa es otra historia y debe ser contada en otra ocasión…”
PROCESAMIENTO TÉRMICO DE LOS ALIMENTOS
Bajo el efecto del calor, las moléculas de los alimentos se rompen y pueden unirse a otras moléculas y formar compuestos que, con frecuencia, no existen en la naturaleza. Un caso bien estudiado es la reacción de Maillard, en la que se combinan proteínas e hidratos de carbono para forman compuestos complejos, probablemente tóxicos.
Aunque existen estudios que asocian los compuestos químicos resultantes de la cocción de los alimentos con el síndrome del intestino permeable, aún se requiere más investigación. En cualquier caso, es recomendable preparar los alimentos a temperaturas inferiores a los 110º, porque la transformación molecular de los alimentos es menor. De ahí que sea preferible la cocción suave o al vapor. Además, se debe reducir el consumo de alimentos procesados a altas temperaturas, como los asados (que alcanzan temperaturas superiores a los 300º), los horneados (entre 180 y 300º) y los preparados en olla express (hasta los 140º).
ADITIVOS ALIMENTARIOS
Hemos encontrado estudios que asocian los aditivos alimentarios con el síndrome del intestino permeable. Concretamente, con la disfunción de las uniones estrechas.
Las dietas del mundo occidental, industrializado y urbanizado han evolucionado muy rápidamente. De hecho, en poco se asemejan a las de hace sólo 20 o 30 años. En la actualidad, la industria alimentaria ha incluido en sus productos nuevos componentes, conservantes, potenciadores del sabor e, incluso aditivos nanométricos. Y esta revolución sintética, que tantos beneficios le está reportando, coincide en el tiempo con un incremento de la incidencia de enfermedades, como las autoinmunes.
Los estudios que mencionamos concluyen que aditivos como la sal, glucosa, emulsionantes, disolventes orgánicos y compuestos nanométricos, cada vez más usados, podrían ser responsables de la permeabilidad intestinal aumentada.
El consumo de sodio (de la sal) se ha disparado recientemente gracias a los productos procesados. Se cree que aumenta la permeabilidad intestinal al alterar la función de las uniones estrechas.
El individuo occidental promedio ingiere cada año decenas de kilos de azúcar, consumo debido principalmente a las bebidas carbonatadas refrescantes.
Los emulsionantes son ampliamente usados en la fabricación de lácteos, bollería, en la producción de aceites, mantequilla, en la panadería, etc.
Los disolventes orgánicos (benceno, hexano,…) son realmente peligrosos. Se utilizan en el refinamiento de los aceites (hexano), como antioxidantes, estabilizantes, conservantes, etc.
Por último, los aditivos más modernos: los nanométricos. Las nanopartículas son partículas microscópicas, como el dióxido de titanio nanométrico, utilizado como blanqueador en galletas, chicles, etc. Este nuevo ingrediente alimentario afecta a la microbiota, altera la función de la barrera intestinal y, en algunos casos, franquea sin impedimentos la pared intestinal y se distribuye libremente por todo el organismo.

Las ventas de aditivos alimentarios no han parado de aumentar, incrementándose de forma acumulada un 40% en el período 2009-2018.
DÉFICIT DE NUTRIENTES
La dieta habitual en occidente ha perdido buena parte de su poder nutritivo. Las innovaciones tecnológicas de la industria alimentaria y la intensificación de la producción agro-ganadera, aunque tienen sus indudables ventajas, presenta grandes inconvenientes: alimentos más pobres desde el punto de vista nutricional. El consumo de alimentos procesados, como conservas, precocinados, etc., hace que las carencias vitamínico-minerales sean muy frecuentes.
Tanto el zinc como las vitaminas D, C y E son cruciales en la salud intestinal. El zinc, por ejemplo, protege las células del aparato gastrointestinal, controla la inflamación y mantiene la permeabilidad normalizada. Su deficiencia causa alteración de la barrera intestinal e incremento de la inflamación de la mucosa intestinal. Las vitaminas C y E protegen al enterocito del daño causado por los radicales libres y reducen la inflamación.
OTRAS POSIBLES CAUSAS
- Intolerancia a la leche.
- Tóxicos ambientales, como los metales pesados y el bisfenol A.
- Infestaciones intestinales, como la candidiasis.
- Consumo de bebidas alcohólicas.
SIGNOS Y SÍNTOMAS. PATOLOGÍAS RELACIONADAS CON EL SÍNDROME DEL INTESTINO PERMEABLE
En la actualidad existen varias pruebas de laboratorio para el diagnóstico del síndrome del intestino permeable. No obstante, usted puede sospechar que padece el trastorno a través de la clínica (síntomas y signos).
Como hemos mencionado, las consecuencias de la permeabilidad aumentada pueden observarse tanto en el intestino como en otros órganos periféricos. Si presenta varios de los siguientes signos y/o síntomas, puede comenzar a sospechar que en su origen se halla un defecto de la permeabilidad del intestino.
- A nivel general:
- Fatiga, cansancio y falta de energía.
- A nivel intestinal:
- Digestiones pesadas.
- Hinchazón o distensión abdominal (gases).
- Estreñimiento y/o diarrea.
- Dolor abdominal.
- Presencia de moco en las heces.
- Fuera del intestino:
- Sensibilidad alimentaria y alergias.
- Eccemas y picor en la piel.
- Congestión nasal.
- Sinusitis.
- Dolores de cabeza.
- Dolor muscular y/o articular.
- Pérdida de memoria y embotamiento.
- Cambios del estado de ánimo.
- Otras enfermedades no tan comunes, que citamos a continuación.
Le advertimos que tendrá un problema, si decide consultar a su médico por problemas comunes y le pide que tenga en cuenta la permeabilidad intestinal. Si tiene suerte y ha tomado conciencia de la frecuencia y consecuencias del trastorno, tendrá en su médico un buen aliado. Pero, como hemos mencionado, todavía son pocos los que se han tomado en serio el asunto. Así que, con gran probabilidad, usted terminará masticando comprimidos de Aerored para los gases o tomando algún medicamento sintomático. Lo cual sirve para bien poco, porque no se dirige a la raíz de la cuestión.
SÍNDROME DEL INTESTINO PERMEABLE EN EL ORIGEN DE MÚLTIPLES PATOLOGÍAS
La permeabilidad intestinal aumentada se asocia con muchos trastornos de salud comunes, aunque también con patologías más graves. En otros post hemos explicado que asociación o correlación no implica necesariamente causalidad. Es decir, que la permeabilidad aumentada se asocie con la urticaria no significa que sea su causa. No obstante, hay suficiente evidencia científica para sostener que la hiperpermeabilidad intestinal es una causa probable de muchas enfermedades. En otras palabras, puede afirmarse que se encuentra implicada en la aparición y desarrollo de numerosas patologías.
PATOLOGÍAS INTESTINALES
El intestino permeable se encuentra presente en patologías que afectan directamente al intestino:
- Algunas molestas, pero no graves, como el síndrome del intestino irritable.
- Y otras más graves, como la celiaquía y la enfermedad inflamatoria intestinal (enfermedad de Crohn y la colitis ulcerosa).
PATOLOGÍAS AUTOINMUNES, PROBLEMAS DEL ESTADO DE ANIMO Y OTRAS
También se observa la permeabilidad aumentada en otras patologías no relacionadas directamente con el intestino y no tan comunes.
- Alergias y alergias alimentarias. La incidencia de intestino permeable en las alergias alimentarias es muy importante.
- Asma. Existe una elevada incidencia de inflamación intestinal en pacientes asmáticos. Además, se sospecha que la permeabilidad intestinal aumentada contribuye a la susceptibilidad a los alérgenos ambientales.
- Urticaria crónica. En la mayoría de pacientes se observa un incremento de la permeabilidad intestinal.
- Dermatitis atópica. Problema en el que se ha descubierto sustancias alimentarias en sangre, lo que implica la alteración de la barrera intestinal.
- Migrañas.
- Diabetes mellitus tipo I. En esta enfermedad autoinmune la causalidad está más clara. Parece que la hiperpermeabilidad intestinal juega un papel crucial en la aparición y el desarrollo de la enfermedad.
- Otras patologías autoinmunes (espondilitis anquilosante, artritis reumatoide y esclerosis múltiple). En algunas enfermedades autoinmunes, la permeabilidad intestinal aumentada es una característica constante y muy temprana. Esto hace sospechar que pudiera encontrase en el origen de estas patologías.
- Trastornos metabólicos: síndrome metabólico y obesidad.
- Trastornos del estado del ánimo, como la depresión y ansiedad. Las citocinas proinflamatorias liberadas en respuesta a la presencia de sustancias extrañas en el interior del organismo, pueden atravesar la barrera hematoencefálica y dañar el cerebro. También reducen los niveles de los neurotransmisores serotonina y dopamina, muy relacionados con el estado de ánimo.
- Fibromialgia.
- Autismo.
Diferentes estudios demuestran que la hiperpermeabilidad intestinal se encuentra involucrada en la aparición y desarrollo de las enfermedades autoinmunes.
CONCLUSIÓN
Aunque existe poca conciencia médica en relación con el síndrome del intestino permeable, se van obteniendo importantes avances. Ya hay hospitales, al menos en España, que realizan las pruebas diagnósticas. E, incluso, el tratamiento del intestino permeable, como es el caso del hospital La Paz, en Madrid.
Con todo, la inmensa mayoría de médicos desconoce la patología, lo cual es una pena, si se tiene en cuenta su elevada prevalencia (proporción de personas afectadas) y que podría prevenirse e incluso tratarse con simples cambios en el estilo de vida, nutricionales y con la administración de algunos suplementos alimenticios.
Ya tiene a su disposición el siguiente capítulo sobre el tratamiento del síndrome del intestino permeable.
REFERENCIAS CIENTÍFICAS
Alteraciones de la permeabilidad intestinal.
Permeabilidad intestinal aumentada, enfermedades autoinmunes y aditivos alimentarios.
Permeabilidad intestinal, inflamación y enfermedades asociadas.
Microbioma, permeabilidad intestinal, estrés y enfermedades psiquiátricas.
Permeabilidad intestinal y origen de diversas enfermedades.
Defectos de la permeabilidad intestinal.
Alteración de la barrera intestinal, origen y desarrollo de enfermedades autoinmunes.
P´REZ&MÜLLER
Si le ha gustado el artículo sobre el síndrome del intestino permeable, compártalo en redes sociales. También puede suscribirse al blog para recibir por correo notificación de las nuevas entradas y recibir el Compendio de Terapias Naturales gratuitamente.



10 Comments on “SÍNDROME DEL INTESTINO PERMEABLE: QUÉ ES, CAUSAS Y SÍNTOMAS”
Artículo muy completo y bien estructurado, pero me he quedado con ganas de conocer el tratamiento del intestino permeable. Gracias
Hola, Roberto. Pronto le ofreceremos los posibles tratamientos para la hiperpermeabilidad intestinal. Muchas gracias por el comentario.
No habéis escrito nada sobre la candidiasis. Creo que también daña el intestino y aumenta la permeabilidad. Gracias. Muy buen artículo.
Hola, Leticia. La cándida forma parte de la microbiota residente en el intestino. Cuando la composición de la microbiota se altera, como consecuencia de un tratamiento antibiótico o de un proceso inflamatorio, la cándida puede proliferar y colonizar el intestino. La permeabilidad aumentada produce inflamación, lo cual crea las condiciones para la colonización por cándida. Además, la cándida empeora la inflamación, por lo que se genera un círculo vicioso que perpetúa la permeabilidad. Por tanto, la candidiasis podría ser también una causa de la permeabilidad aumentada, aunque más bien parece su consecuencia. En cualquier caso, investigaremos y completaremos el post. Reciba un cordial saludo.
Genial. Me ha sorprendido que una alteración en el intestino se relacione con tantas enfermedades. Un ejemplo más de que todo está relacionado. Muchas gracias.
En efecto, Berta. El organismo humano es un sistema complejo, una unidad funcional la que sus partes se encuentran interrelacionadas y son interdependientes de modo muy estrecho. Un saludo y gracias.
Excelente. Muy buena información. Voy a leer el artículo sobre el tratamiento de este problema. Gracias
Muchas gracias, Miguel. Un saludo.
Hola , muy buen articulo .
Que relacion le ven con la humedad ?
A mi me afecta , muchisimo , al estar en un clima humedo empeoro dia a dia , si es frio humedo peor !!.muchas veces me deja K.O.
Sime voy a un clima seco , mejoro.
Saludos
Hola, Tino. Sí que podrían guardar relación los problemas intestinales, incluyendo la permeabilidad aumentada, con la humedad. Verá, desde la perspectiva de la medicina tradicional de oriente, los órganos Bazo-estómago involucran la función intestinal y, concretamente, la energía Wei (defensiva) producida por el bazo juega un papel fundamental en la función de la barrera intestinal. La humedad es una energía patógena que afecta a estos órganos. También puede suceder que una persona tenga debilitamiento del yang del bazo y de ahí su sensibilidad a la humedad. La homeopatía también podría ayudarle. Hay remedios, como la dulcamara o el natrum sulphuricum (entre otros), que reducirían notablemente su sensibilidad a la humedad. Reciba un cordial saludo y muchas gracias.